Definición / Introducción
La hematuria se define como la expulsión de sangre procedente de cualquier punto del tracto urinario, desde el riñón al esfínter urinario externo. Por consenso, se considera hematuria a partir de 3 o más hematíes por campo de 400 aumentos1,2. Es un síntoma que genera ansiedad al paciente y que puede ser la manifestación de una enfermedad potencialmente grave2. Debutan con hematuria el 30% de los tumores renales, el 70% de los ureterales y el 84% de los vesicales3,4.
Las causas pueden ser múltiples, se han descrito más de 1004.
La hematuria se distingue de la uretrorragia en que en esta el punto de sangrado es distal al esfínter vesical externo e independiente de la micción4. Sin embargo, con la micción, la orina se suele teñir y parecer hematúrica. El estudio de una hematuria requiere una exploración del meato uretral y peneana/vulvar.
Dependiendo de si el sangrado es visible o no, nos encontraremos con microhematuria si se observan desde 3 hematíes por campo con el microscopio de 400 aumentos1,2, o macrohematuria cuando es visible sin microscopio, lo que sucede a partir de 100 hematíes por campo2,3,5. A partir de esta cifra empezaría a ser visible sin microscopio. La hematuria macroscópica suele provocar una consulta urgente y genera ansiedad al paciente2. Sin embargo, la microhematuria suele ser bien tolerada, se diagnostica de forma accidental y el estudio se produce habitualmente de manera ambulatoria2,6. En la hematuria macroscópica la localización del sangrado suele ser del tracto urinario inferior, mientras que en la microhematuria el origen es más incierto2,7. La importancia de la enfermedad causante de la hematuria no debe relacionarse con la cantidad de sangrado.
La hematuria también puede dividirse en hematuria aislada (que suele ser autolimitada e idiopática) y persistente.
A simple vista, el aspecto puede variar según la intensidad del sangrado, pudiendo describirse como coca-cola, coñac, de color rosado, agua de lavar carne, rojo vivo.8.
Cuando la orina es de color rojo y no encontramos hematíes en el examen de orina nos encontraremos ante una pseudohematuria1-3,5 (tabla 1). Esta puede ser causada por pigmentos endógenos o exógenos que dan color a la orina. Posibles causas son1,4,7: pigmentos como mioglobina, hemoglobina, porfirinas; alimentos como moras, setas, remolacha; medicamentos como fenoftaleína, rifampicina o fenitoína, por citar algunas.

La mayoría de causas producen hematuria microscópica, que es autolimitada e idiopática en muchos casos1. La microhematuria transitoria es particularmente común en niños, presente en un 5% de los análisis realizados1.
Las causas más frecuentes de hematuria microscópica son7,9:

Las infecciones del tracto urinario son una causa muy frecuente. Las infecciones bacterianas son el motivo más habitual de hematuria en mujeres de todas las edades, siendo más prevalente en la tercera década de la vida6. Se producen por afectación de los capilares de la submucosa. En mujeres ancianas, la atrofia del urotelio favorece la aparición de sangrado asociado a infección siendo característica en estas pacientes la ausencia de clínica miccional6. Con frecuencia, se asocia la hematuria con infección de orina sin realizar un estudio de dicha hematuria, siendo esto un error habitual en la consulta de atención primaria, sobre todo en la hematuria que no va acompañada de piuria o bacteriuria en el análisis sistemático de orina6.
Dentro de las infecciones debemos considerar la posibilidad de esquistosomiasis vesical, que es una parasitosis producida por Schistosoma haematobium, un gusano trematodo cuyas larvas sobreviven en el agua y se transmiten al bañarse o trabajar en aguas contaminadas6. Es una enfermedad tropical que podemos ver en estudiantes, turistas o inmigrantes provenientes o que han viajado al África subsahariana, Oriente Medio e India1. Las lesiones crónicas que produce el gusano en la vejiga evolucionan en algunos casos a carcinoma vesical6.
También hemos de considerar la posibilidad de tuberculosis urogenital, especialmente ante una hematuria con piuria estéril o sin proteinuria5,7. La tuberculosis urogenital es la segunda causa de tuberculosis extrapulmonar, después del sistema linfático, y en torno al 8% de los pacientes con tuberculosis urogenital presentan hematuria macroscópica.
El cáncer de vejiga es la causa de hematuria más habitual entre las malignas2,10,11. En torno al 80% de los cánceres vesicales debutan con hematuria, siendo característicamente asíntomática, total, espontánea y caprichosa en sus recidivas y remisiones4. Suele producir coágulos. El cáncer vesical representa el 6% del total de las causas y el 20% de las consultas en urgencias por hematuria4,6. El riesgo de ser diagnosticado de carcinoma vesical es 3 veces mayor en la macrohematuria que en la hematuria microscópica6. Es importante el diagnóstico rápido debido a su acelerada evolución.
Entre el 35-60% de los tumores renales presentan hematuria, siendo esta la manifestación que conduce al estudio y diagnóstico4,6. La hematuria aparece cuando hay afectación del sistema colector y por rotura de los vasos neoformados4. La aparición de coágulos nos puede orientar hacia el carcinoma cuando la hematuria tiene origen renal, dado que estos no aparecen en el sangrado glomerular12.
Los tumores del tracto urinario superior presentan hematuria como principal manifestación4 (en torno al 80%). Son tumores friables que a veces pueden producir obstrucción.
Las enfermedades prostáticas son una causa muy habitual de sangrado urológico. La hematuria es una complicación frecuente en la hipertrofia benigna de próstata. Se produce por proliferación de vasos6 y por congestión vascular con dilatación de las venas del cuello vesical4,6. La hematuria recurrente es una indicación de prostatectomía en mayores de 80 años6.
El cáncer de próstata supone el 1% de las hematurias6. El tejido tumoral prostático está menos vascularizado que en la hipertrofia benigna de próstata, sin embargo, las células tumorales producen sustancias que favorecen la fibrinólisis y el sangrado6.
Las prostatitis bacterianas producen hematuria en la práctica totalidad de los casos, siendo a menudo microscópica6.
La litiasis renal es una causa habitual de hematuria. Entre el 2-5% de los episodios de microhematuria y en torno al 3% del total de hematuria son producidos por cálculos6. La causa más frecuente de hematuria en pacientes jóvenes es la litiasis. Si la obstrucción es completa, se puede asociar a pielonefritis.
La rotura o disección de un aneurisma de aorta abdominal puede causar disección de las arterias renales produciendo sangrado con hematuria, y normalmente va acompañada de shock hemorrágico5.
En caso de diátesis hemorrágicas podremos encontrar hematuria, aunque es raro que se presente como hematuria aislada5. Normalmente, estos pacientes presentarán otro tipo de sangrado añadido.
El infarto renal se puede desarrollar por oclusión venosa o arterial. La oclusión de la arteria ocurre tras la disección de la aorta abdominal, enfermedad tromboembólica renal, secundaria a stent en arteria aorta o renal, o por fibrilación auricular5. La hematuria en caso de infarto suele ser microscópica. Los pacientes suelen presentar hipertensión de rápida evolución con dolor en costado o abdominal, fiebre y fallo renal, y raramente se presenta hematuria aislada5. Como hallazgos de laboratorio, podemos encontrar elevación de lactato deshidrogenasa sin elevación de enzimas cardíacos o hepáticos4.
Un gran traumatismo renal o abdominal, con frecuencia por accidentes de tráfico, puede producir hematuria por rotura de itsmo renal4,5. La rotura de vejiga se puede producir en traumatismos de relativamente baja intensidad, por ejemplo por tracción del cinturón de seguridad, en especial en pacientes con la vejiga llena5. En este caso, el paciente tiene urgencia miccional aunque es incapaz de realizar la micción.
En mujeres con hematuria periódica asociada a la menstruación deberemos pensar en endometriosis del tracto urinario. La contaminación es una posibilidad, por lo cual deberemos repetir el estudio de la orina cuando haya cesado la menstruación8.
Otra posible causa es el ejercicio13. El sangrado puede tener lugar durante un ejercicio intenso y en deportes de contacto como boxeo o rugby, deportes aeróbicos como ciclismo, maratón o spinning. En los deportes de contacto el traumatismo directo sobre los riñones o la vejiga suele ser el causante de la hematuria. El traumatismo repetido sobre el periné con el sillín también puede producir hematuria en ciclistas. En los deportes sin contacto el mecanismo no está bien aclarado. Uno posible parece ser la isquemia renal debido a la redistribución del flujo sanguíneo con aumento del mismo sobre el tejido muscular. La hematuria inducida por ejercicio normalmente suele persistir varios días después de la actividad hasta desaparecer13.
La hematuria ex vacuo se produce por la descompresión rápida de la vejiga tras una dilatación mantenida de esta4,6 (globo vesical). Para evitar que esto suceda, deberemos realizar una evacuación progresiva, pinzando la sonda vesical periódicamente.
Las enfermedades glomerulares pueden causar hematuria. La hematuria glomerular es rojo/marrón oscuro, como coñac o cola14. Se produce por alteración estructural de la membrana glomerular, al igual que la proteinuria. Esta lesión de la membrana suele ir acompañada de proliferación intravascular que produce oliguria, edemas, hipertensión e insuficiencia cardíaca completando el síndrome nefrítico14.
Las glomerulonefritis (GN) que causan con más frecuencia8 hematuria son: nefropatía por inmunoglobulina A, enfermedad de membrana basal fina y nefritis hereditaria (síndrome de Alport):
• La nefropatía por inmunoglobulina A o enfermedad de Berger es la GN que con más frecuencia produce hematuria en países desarrollados4,15. La mayor incidencia es en la segunda y tercera décadas de la vida. Se produce por depósitos de Ig en el mesangio en personas sanas, y no siempre produce GN15. El 40-50% se presenta como hematuria visible tras una infección respiratoria alta, el 30-40%, como microhematuria, y menos del 10%, con síndrome nefrítico y GN rápidamente progresiva15.
• El síndrome de Alport, o nefritis hereditaria, es una enfermedad ligada al cromosoma X que asocia sordera, alteraciones oftalmológicas y lesión renal progresiva7. Suele causar hematuria aislada, a veces macroscópica8.
• La enfermedad de membrana fina basal es una enfermedad benigna que se produce por adelgazamiento de la membrana basal8. Suele ser idiopática y producir hematuria en niños y adultos, y a menudo los antecedentes familiares están presentes7.
En la GN rápidamente progresiva habrá deterioro renal acelerado y en ocasiones afectación pulmonar con disnea y hemoptisis. Se produce insuficiencia renal aguda, síndrome nefrítico que incluye hematuria, oliguria e hipertensión arterial. Puede suponer una urgencia que requerirá evaluación por el nefrólogo5,8.
Diagnóstico

El estudio de la hematuria requiere una anamnesis detallada, prestando especial atención a los factores de riesgo de malignidad, y una exploración física con evaluación de los síntomas1,5,8.
En los antecedentes del paciente buscaremos: posibles causas de enfermedad litiásica como hipercalcemia o hiperuricemia1; también infecciones recientes1,8, como faringitis, que puedan ser producidas por estreptococo β-hemolítico y causar GN; toma de fármacos que puedan producir pseudohematuria, así como antecedentes familiares de poliquistosis renal, cáncer genitourinario o GN1.
Investigaremos la existencia de posibles causas benignas como realización reciente de ejercicio, traumatismo leve, coito, menstruación, manipulación urológica reciente o fiebre5,8.
Debemos preguntar por la existencia de viajes a zonas endémicas de esquistosomiasis como África, India y Oriente Medio1,7. La sudoración nocturna, la febrícula y la pérdida de peso nos pueden dirigir hacia la existencia de tuberculosis con afectación genitourinaria1.
Los factores de riesgo de malignidad tienen especial importancia7. La hematuria puede ser la manifestación de un cáncer nefrourológico y estos factores nos ayudan a enfocar el diagnóstico2,7,11 (tabla 3). Los pacientes serán de alto o bajo riesgo para desarrollar una enfermedad dependiendo de la presencia o no de estos factores.
En cuanto a la sintomatología, diferenciaremos si la hematuria es asintomática o no. Los síntomas irritativos orientarán a infección de orina1 y los síntomas obstructivos lo pueden hacer hacía patología prostática o vesical1. El dolor abdominal o lumbar nos puede encaminar hacía litiasis1,8 si es cólico, lumbar e irradiado a genitales o fosas ilíacas. El dolor de espalda sugerirá disección aórtica, infarto renal o pielonefritis1,5. La astenia, anorexia o pérdida de peso orientará a un cáncer8, al igual que la fiebre de origen tumoral.
La exploración cuidadosa tras la anamnesis también es necesaria para buscar signos que nos acerquen al diagnóstico. Los hallazgos pueden ser multiples1,5,8. Por citar algunos ejemplos, un soplo abdominal puede ser manifestación de enfermedad vascular renal8; petequias en la mucosa oral pueden aparecer en vasculitis, o una masa renal nos obligará a descartar cáncer o enfermedad renal poliquística5,8.
En hombres, el tacto rectal nos dará información sobre masas prostáticas, dolor o cambios en la consistencia y tamaño5. La exploración genital en mujeres será uno de los apartados de la evaluación física8. Deberemos buscar edemas y lesiones cutáneas.
Pruebas complementarias
En primer lugar, procederemos a la observación directa de la orina6.
Clásicamente se ha usado la prueba de los 3 vasos de Guyón para orientar la localización de la hematuria3 (fig. 1). Consiste en recoger 3 vasos con la micción inicial, media y terminal cada uno. La hematuria inicial nos orienta a patología uretral, prostática o cuello vesical; la micción terminal a patología vesical; y la total es de origen indeterminado, siendo la vejiga el origen más frecuente en este caso. Si la hematuria es muy importante, independientemente del lugar de donde proceda, será total.
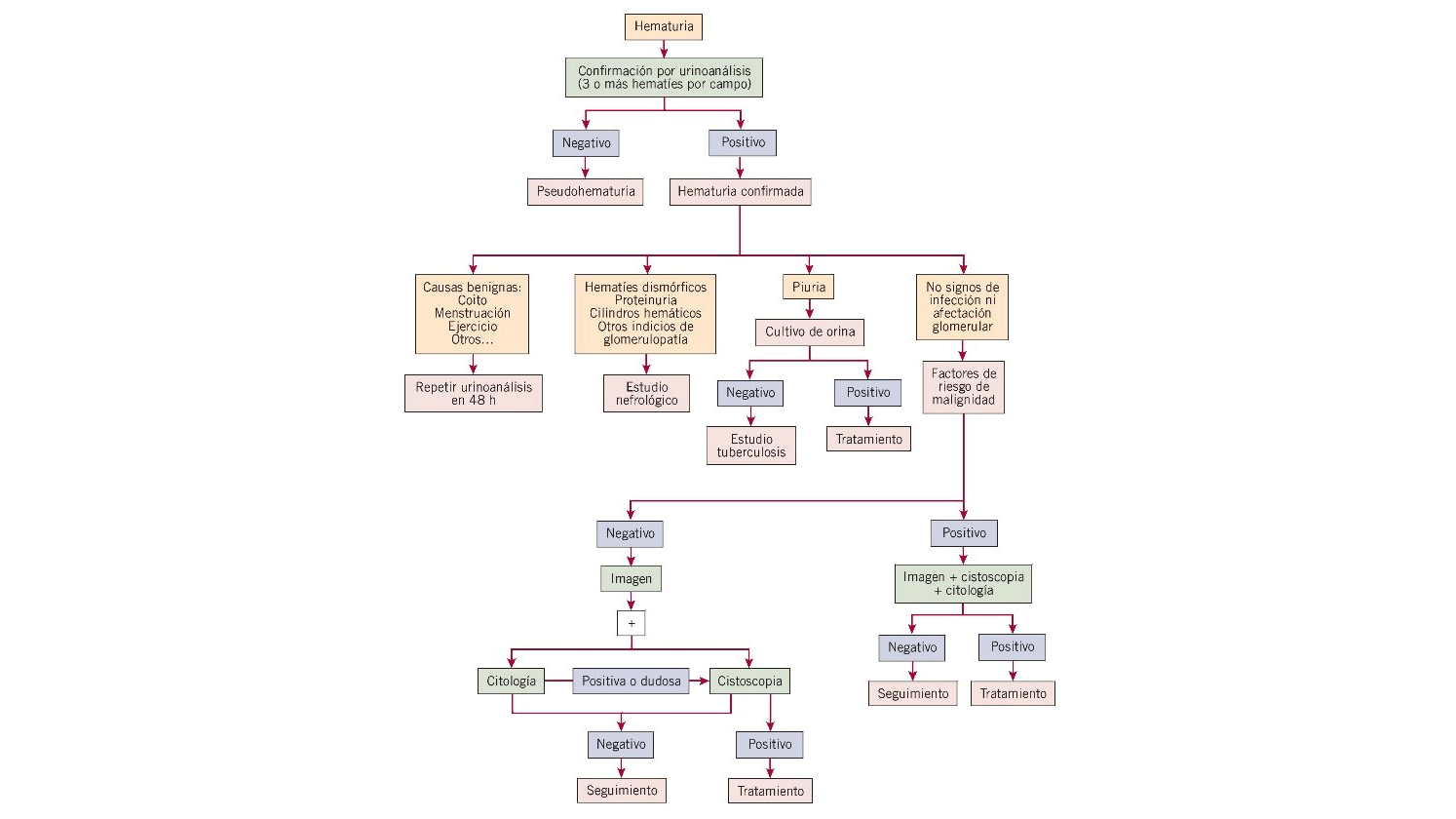
Figura 1. Algoritmo diagnóstico.
La tira reactiva nos puede orientar al diagnóstico, aunque debe ser confirmada2,13. Es la manera más sencilla para cuantificar la hematuria. Tiene una sensibilidad de entre el 90 y el 100%2,6,10. Raramente, la dilución excesiva de la orina puede causar falsos positivos por lisis osmótica de los hematíes o contaminantes como povidona yodada2. Los falsos negativos son muy raros, se han descrito casos en pacientes con toma crónica de vitamina C7.
El sedimento urinario es el método más utilizado para determinar la presencia de hematíes4,7,13 y es el más costoefectivo2. Como se ha dicho, para el diagnóstico se requiere la visualización de 3 o más hematíes por campo con el microscopio de 400 aumentos. La hematuria microscópica suele ser un hallazgo accidental y se debe confirmar con 2-3 sedimentos urinarios5,6,10.
Es recomendable que la muestra de orina sea recogida del chorro miccional medio y tras lavado2.
Los hematíes dismórficos en el sedimento nos orientan a afectación glomerular2 por el paso de los hematíes a través de la membrana basal y rotura osmótica de las células al paso por la nefrona7. Los hematíes dismórficos presentarán distintos tamaños y formas y un contorno irregular. Un recuento de dismorfia del 80% en relación con el total de glóbulos rojos nos orienta a sangrado glomerular2. Por debajo de esta proporción, el origen no estaría tan claro. Los cilindros hemáticos son virtualmente diagnósticos de glomerulopatía o vasculitis7.
La proteinuria > 500 mg/1.000 mg/día también es altamente sugestiva de afectación glomerular2. La proteinuria mayor que +1 en la tira de orina raramente será de origen extraglomerular7. En pacientes con clara afectación glomerular no es necesario realizar un estudio urológico de la hematuria7.
La piuria estéril es característica de la enfermedad tuberculosa1,5.
El cultivo de orina nos confirmará o descartará infección2,5. Hay que recordar que las micobacterias no crecen en cultivos con medios habituales, será necesaria tinción de Ziehl-Neelsen en caso de sospecha6.
Hemograma: especialmente la cifra de plaquetas, y bioquímica prestando atención a la función renal e ionograma5,11.
La coagulación es necesaria para descartar coagulopatía5 y en pacientes en tratamiento con anticoagulantes, para medir el International Normalized Ratio.
La cistoscopia está indicada en pacientes con hematuria macroscópica salvo que haya infección urinaria o hematuria de causa glomerular conocida7. Si la existencia de coágulos es marcada, también realizaremos cistoscopia, así como en la hematuria microscópica inexplicada o factores de riesgo de malignidad2,7.
Se realizará biopsia renal en los casos en que haya glomerulopatía y signos de progresión de esta, así como aumento de las cifras de tensión arterial o de la creatinina sérica7. En ausencia de signos de progresión, no se realizará biopsia7. Podría estar indicada en casos de hematuria persistente en la que no encontramos la causa a pesar del estudio2.
Cuando realizamos una biopsia, los hallazgos más frecuentes son: nefropatía IgA, síndrome de Alport, enfermedad de la membrana fina basal o cambios glomerulares inespecíficos7.
La citología urinaria tiene una sensibilidad del 90% para cáncer de vejiga7, aunque depende del número de muestras, del estadio y grado del tumor y de la experiencia del patólogo2. En el caso de carcinomas uroteliales del tracto urinario superior, la rentabilidad será más limitada con un 65% de falsos negativos, aumentando al 95% si son tumores de bajo grado7. La importancia de la cistoscopia en estos casos radica en la detección de tumores de alto grado de malignidad y carcinoma in situ16. Se usa en la evaluación del tracto urinario inferior, y está indicada si existen factores de riesgo de malignidad y si están presentes síntomas irritativos2. En caso de pacientes de bajo riesgo cuya cistoscopia es negativa la citología es opcional2.
Una vez descartado el sangrado glomerular en los pacientes con hematuria no explicada, el diagnóstico incluiría pruebas de imagen6,7. La elección de la prueba depende del clínico y del diagnóstico de sospecha. Entre las más usadas estarían la urografía intravenosa, la tomografía axial computarizada (TAC) clásica o urológica (uro-TAC), la resonancia magnética nuclear y la ecografía.
La urografía intravenosa ha sido la prueba de imagen más utilizada en el diagnóstico inicial y para algunos sigue siendo de elección2,10. Recientes estudios consideran más apropiadas la tomografía computarizada o la ecografía en el estudio de la hematuria6. En el ámbito anglosajón, la uro-TAC ha desplazado a la urografía y se ha convertido en la prueba de elección7. No es así en nuestro medio debido fundamentalmente al coste del estudio y la exposición a radiación16, por lo que se reserva para casos de sospecha de malignidad.
La urografía intravenosa permite el estudio morfofuncional del sistema urinario3 y es especialmente útil en vías superiores y cuando hay masas > 2-3 cm, perdiendo eficacia en masas < 2 cm2. Además, no distingue entre masas sólidas y líquidas, por lo que es necesario realizar ecografía, TAC o resonancia magnética nuclear2. Como ventajas se encuentran su bajo coste y su accesibilidad2.
La ecografía es la prueba de imagen más usada en urología y en muchos casos la prueba de inicio en el diagnóstico de hematuria6 por sus ventajas, ya que es inocua, fácil de hacer y rápida. Es de elección en traumatismo y lesiones quísticas. Su precisión baja en lesiones < 3 cm2 y tiene menos resolución para las vías urinarias superiores6.
La tomografía convencional presenta mejor rendimiento en litiasis, infecciones renales o perirrenales y complicaciones asociadas2.
Con la uro-TAC se obtienen imágenes previas a la introducción de contraste y posteriores durante la fase parenquimatosa y después excretora. La uro-TAC incrementa la sensibilidad y especificidad de la detección de masas renales, cálculos y carcinomas transicionales ureterales y pielocaliciales2,6. Tiene como inconveniente la alta radiación a la que se somete al paciente. A pesar de esto muchos autores aconsejan usar esta prueba de inicio en la hematuria de causa desconocida y cuando existen factores de riesgo de cáncer urinario, donde las ventajas superan los riesgos2,5,7, especialmente en el ámbito anglosajón.
La resonancia magnética nuclear tiene una sensibilidad y especificidad similar a la TAC2. Es menos accesible y más costosa. La usaremos en lugar de la TAC en caso de alergia a contraste yodado o insuficiencia renal. Es de elección en anomalías vasculares.
La eco-doppler color y la arteriografía son una posibilidad si sospechamos lesión vascular6.
La radiografía de tórax es poco utilizada. Nos puede dar información del espacio retroperitoneal, sobre litiasis radio-pacas y aumento de la silueta renal7.
El hallazgo de un cáncer urológico nos obliga a buscar un segundo tumor por su alta frecuencia7. Así, en pacientes en los que encontramos un cáncer de vejiga en la cistoscopia deberemos realizar alguna prueba de imagen para valorar las vías superiores. De igual manera, deberemos realizar cistoscopia en pacientes en los que hallamos un tumor renal, de pelvis o uréter.
Seguimiento
Aproximadamente entre el 8 y el 10% de los estudios no tendrán un diagnóstico claro2,5. En pacientes con hematuria persistente deberemos descartar, en primer lugar, la causa más grave que sería cáncer. En el estudio inicial la asociación de uro-TAC negativa, citología negativa y cistoscopia negativa son suficientes para excluir malignidad del tracto urinario7, sin embargo, la enfermedad subyacente que produce la hematuria muchas veces se hace manifiesta años después de la sintomatología inicial, de ahí la importancia del seguimiento7,11.
Estaremos atentos a los síntomas o signos que nos puedan orientar a alguna etiología concreta y ayudar así a reconducir el estudio. En un porcentaje de pacientes con estudio inicial negativo se encuentra patología posteriormente, por lo que ante un paciente con hematuria microscópica persistente está indicado seguimiento2,11 (fig. 2). Este se hará con controles anuales con análisis de orina5,11. Tras 2 controles negativos podremos dar de alta al paciente5,11.
Después de 2 años, el riesgo de enfermedad urológica o nefrológica se iguala con la población general11. En los pacientes con factores de riesgo de malignidad puede estar indicada la realización de pruebas de imagen de control5. La citología no es muy sensible en la detección de carcinoma transicional de bajo grado, pero sí lo es para los de alto grado por lo que se aconseja en el seguimiento de los pacientes de riesgo2. Además, en todos los pacientes se aconseja registro de la tensión arterial2,7.
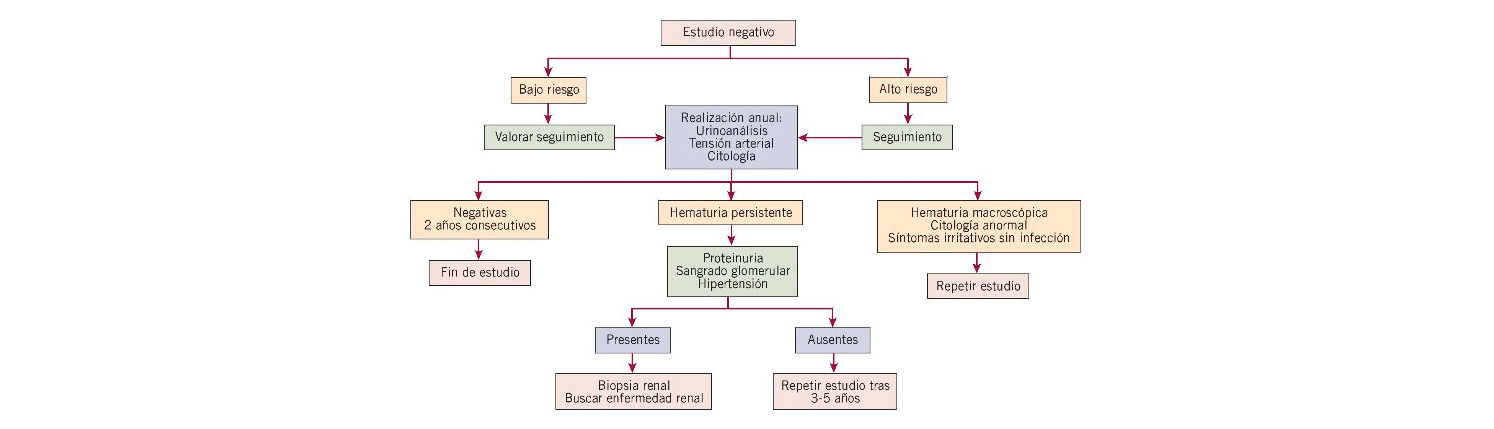
Figura 2. Algoritmo de seguimiento de hematuria.
Si no se resolviera la hematuria en estos pacientes con sangrado microscópico recurrente o persistente, podremos plantearnos repetir el estudio inicial entre 3-5 años después de la primera evaluación2,7,11. Si en el período de seguimiento el paciente comienza con hematuria macroscópica, síntomas irritativos en ausencia de infección o encontramos alguna citología positiva o dudosa, derivaremos al mismo al urólogo para nuevo estudio2,11.
En el caso de que apareciera hipertensión, proteinuria, empeoramiento de la función renal y evidencia de sangrado renal, pensaremos en nefropatía y remitiremos al nefrólogo para evaluación2,7.
Tratamiento de la hematuria
El tratamiento de la hematuria será el de la causa subyacente en cada caso5,8. Nos referiremos aquí al manejo urgente de un paciente con hematuria (fig. 3). Esta puede resultar una urgencia médica por la pérdida de volumen sanguíneo5. Además de la valoración necesaria del paciente y que nos puede orientar a una etiología concreta o nos puede ayudar a enfocar el estudio, son motivo de consulta urgente/preferente por un urólogo los pacientes con hematuria que presenten: retención urinaria y obstrucción repetida de sonda vesical con coágulos, recurrencia de hematuria que no cede con tratamiento, cirugía y manipulación urológica reciente, toma de antiagregantes o anticoagulantes, anemización y/o repercusión hemodinámica3.
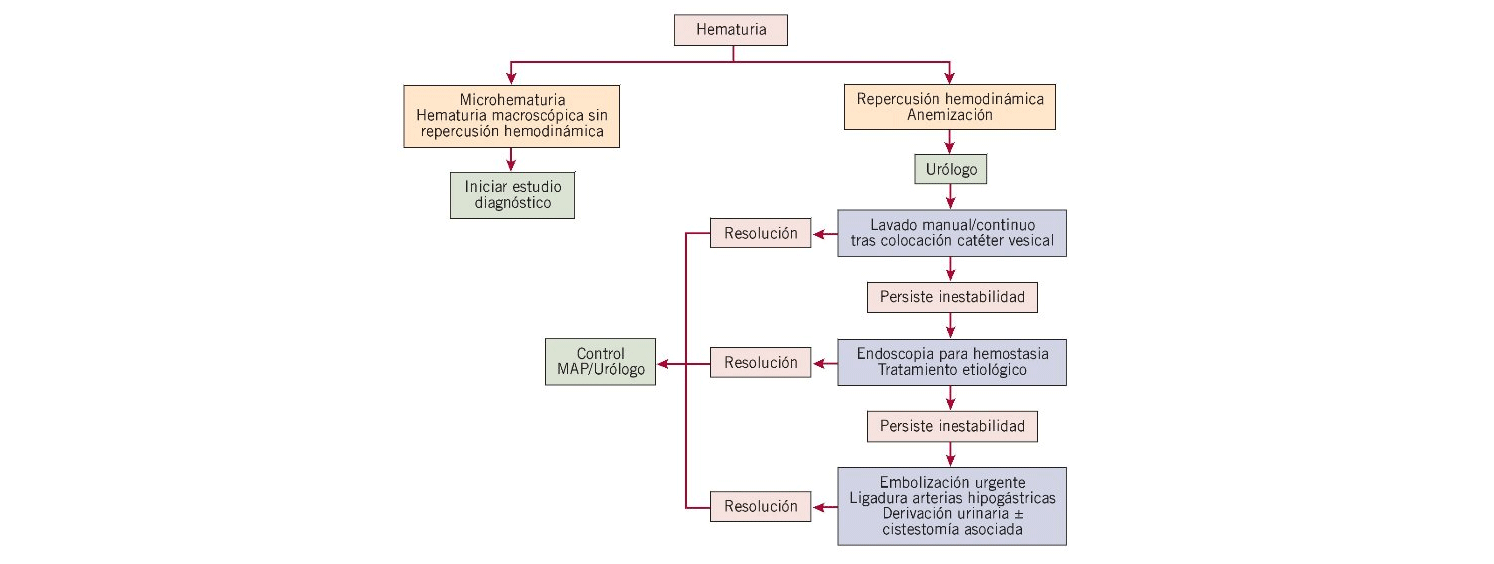
Figura 3. Algoritmo de tratamiento urgente de la hematuria. MAP: médico de atención primaria.
Deberemos asegurar el vaciado de la orina y examinar la presencia de coágulos. Si aparecen estos y son de pequeño tamaño, podremos esperar. A menudo, en estos pacientes aparecen por la mañana pequeños coágulos que se forman durante el período de ausencia de micción durante la noche y suelen ser limpiados durante el día6.
El tratamiento inicial será una sonda de 3 vías para lavados con suero3,5. Los lavados, además de retirar los coágulos existentes, impiden la aparición de otros nuevos y disminuyen los espasmos vesicales. El suero frío tendrá un efecto vasoconstrictor local beneficioso y el reposo funcional de la vejiga que produce el sondaje facilitará la resolución del cuadro6.
Cuando el sondaje por vía uretral resulta imposible deberemos plantearnos la posibilidad de catéter suprapúbico3,6.
Si estas medidas no fueran suficientes y hubiera repercusión hemodinámica, se podría plantear la realización de endoscopia urgente para realizar hemostasia y, cuando sea posible, tratamiento etiológico3,5 (en el ámbito vesical y prostático, con resección transuretral). También podríamos realizar instilaciones intravesicales con distintas sustancias para cortar el sangrado, como nitrato de plata, ácido hialurónico, formalina o prostaglandina E23,6.
En el caso de que estas medidas no solucionaran la hematuria con repercusión hemodinámica se realizará embolización o ligadura de las arterias hipogástricas o derivación urinaria con o sin cistectomía3,6.
Pacientes en tratamiento con anticoagulantes
Los pacientes que están en tratamiento con anticoagulantes o antiagregantes tienen una mayor tasa de sangrado, también de hematuria. Con frecuencia, esta hematuria asociada a la toma de anticoagulantes no es estudiada, lo cual supone un error. En un 80% de los casos el estudio de dicha hematuria revela una causa genitourinaria8. En diversos estudios se encontró que en estos pacientes las causas más frecuentes fueron infecciones, necrosis papilar, quistes renales y tumores malignos de vejiga17.
Por tanto, la hematuria en pacientes anticoagulados debe ser evaluada en las mismas condiciones que los pacientes sin dicho tratamiento8,9,11.
Hematuria en niños
La hematuria en niños tiene una prevalencia del 0,5-2% entre niños en edad escolar18. Algunos estudios reflejan la pérdida de 500.000 glóbulos rojos en períodos de 12 h como dentro de la normalidad18. Esta cantidad se puede incrementar con la fiebre o el ejercicio.
Estudiaremos la posibilidad de trastornos genéticos como nefritis hereditaria, poliquistosis renal, litiasis renal y drepanocitosis. Por su frecuencia, destacaremos la necesidad de contemplar la posibilidad de tumor de Wilms u otros tumores renales producidos en síndromes como la esclerosis tuberosa o síndrome de Von Hippel-Lindau o de masas en el trayecto ureteral que puedan causar hidronefrosis y lesión renal secundaria6. Algunos niños presentan uretrorragia asociada a disuria a intervalos separados varios meses con una evolución autolimitada y benigna18. El abuso infantil puede incluirse en el diagnóstico diferencial de hematuria cuando hay hematomas perineales y hematuria no explicados18.
La causa más frecuente de hematuria macroscópica en niños son las infecciones urinarias. En niños con hematuria microscópica asintomática no es necesario realizar ningún estudio18. Si se trata de una hematuria persistente, realizaremos análisis de orina de control separados 2-3 semanas, y si no se resuelve, ecografía del tracto urinario y analítica sanguínea con función renal. La cistoscopia en niños suele ser innecesaria y costosa y conlleva los riesgos de la anestesia necesaria para llevar a cabo el procedimiento, aunque estará indicada en caso de sospecha de estenosis uretral. De este modo, se deberá controlar la tensión arterial y realizar análisis de orina cada 3 meses19 hasta que la hematuria persistente se resuelva18.
Jaime Asensio Martína, Sebastián Valverde Martínezb, Ignacio González Casadoc
a Médico de Familia. Área de Salud de Salamanca. Salamanca. España.
b Residente de Urología. Hospital Universitario de Salamanca. Salamanca. España.
c Médico de Familia. Centro de Salud Virgen del Castañar. Béjar. Área de Salud de Salamanca. Salamanca. España.
Formación Médica Continua Febrero 2015
1.Porter RS. Isolated Hematuria: Symtoms of Genitourinary Disorders. (Internet). The Merck Manual Online 2013 [acceso 21 Ene 2014]. Disponible en: http://www.merckmanuals.com.
2.Grossfeld GD, Litwin MS, Wolf JS, Hricak H, Shuler CL, Agerter DC, et al. Evaluation of asymptomatic microscopic hematuria in adults: the American Urological Association best practice policy recommendations. Urology. 2001;57: 599-610.
3.Martínez-Ballesteros C, Martínez-Salamanca JI, Carballido Rodríguez J. Protocolo diagnóstico de la hematuria macroscópica. Medicine. 2011;10:5648-51.
4.Castiñeiras Fernández J. Libro del Residente de Urología. Madrid: Asociación Española de Urología; 2007.
5.Jimbo M. Evaluation and initial management of hematuria. Prim Care. 2010;37:461-72, vii.
6.Sánchez-Martín FM. Hematuria, Visión Integral. 1.ª ed. Barcelona: Ed. Nolano-Bubock; 2009.
7.Feldman AS, Hsu C, Kurtz M, Cho KC. Etiology and evaluation to hematuria in adults. (Monografía en Internet) Forman JP 2013: UpToDate [acceso Ene 2014]. Disponible en: http://www.uptodate.com.
8.Runge MS, Greganti MA. Hematuria. En: Netter»s Internal Medicine. 2.ª ed. United States: Elsevier-Health Sciences Division; 2009. p. 962-7.
9.Van Savage JG, Fried FA. Anticoagulant associated hematuria: a prospective study. J Urol. 1995;153:1594-6.
10.Viana C, Naya C. Microhematuria. [Monografía en Internet] 2011. Fis-terra [acceso 9 Ene 2014]. Disponible en: http://www.fisterra.com.
11.Davis R, Jones JS, Barocas DA, Castle EP, Lang EK, Leveillee RJ, et al; American Urological Association. Diagnosis, evaluation and follow-up of asymptomatic microhematuria (AMH) in adults: AUA guideline. J Urol. 2012;188(6 Suppl):2473-81.
12.Atkins MB. Clinical manifestations, evaluation, and staging of renal cell carcinoma. [Monografía en internet]. Dizon DS 2013: UpToDate [acceso 3 Mar 2014]. Disponible en http://www.uptodate.com.
13.Mercieri A. Exercise-induced hematuria. [Monografía en Internet] Forman JP 2013: UpToDate [acceso 20 Ene 2014]. Disponible en: http:// www.uptodate.com.
14.Martínez P, Rodríguez D. Glomerulopatías. Concepto. Clasificación. Etiopatogenia. Medicine. 2007;9:5125-30.
15.Barratt J, Feehally J. Clinical presentation and diagnosis of IgA nephropathy. [Monografía en Internet]. Forman JP 2013: UpToDate [acceso 11 Mar 2014]. Disponible en: http://www.uptodate.com.
16.Stenzl A, Cowan NC, De Santis M, Kuczyk M, Merseburger AS, Ribal MJ, et al; European Association of Urology. Guía clínica sobre el cáncer de vejiga con invasión muscular y metastásico. 2010. Actas Urol Esp. 2012;36:449-60.
17.Antoniewicz AA, Zapala L, Poletajew S, Borówka A. Macroscopic hematuria-a leading urological problem in patients on anticoagulant therapy: is the common diagnostic standard still advisable? ISRN Urol. 2012;2012:710734.
18.Kliegman RM, Stanton BM, St. Geme J, Schor N, Behrman RE. Clinical Evaluation of the Child with Hematuria. En: Nelson Textbook of Pediatrics. 19.ª ed. Filadelfia: Elsevier-Saunders; 2011. p. 1778-81.
19.Wald R. Urinalysis in the diagnosis of kidney disease. [Monografía en Internet]. Forman JP 2013: UpToDate [acceso 27 Ene 2014]. Disponible en: http://www.uptodate.com.





Sin Comentario